忘れられがちな日本脳炎 リスク高い北海道 増える外国人どう守る? : yomiDr./ヨミドクター(読売新聞)

蚊の活動範囲(飛行距離)は、8km程度移動したという報告もありますが、概ね2km前後とされています。


蚊の活動範囲(飛行距離)は、8km程度移動したという報告もありますが、概ね2km前後とされています。
。 小児では腹痛、下痢を伴うことも多い。
ウマ用ワクチンはヒト用に先立って1948年に不活化ワクチンが実用化された。


抗体検査よりもより直接的にウイルスが胎内に存在していることを確認するため、ウイルスの混入が疑われる検体(例えば血液、髄液など)を用いてウイルス分離やPCRといった方法が取られることもあります。 届出基準は (国立感染症研究所ウイルス第一部 高崎智彦). 検査所見では、末梢血白血球の軽度の上昇がみられる。 参考) ところで、第一次世界大戦中の1916~17年、オーストリアのウィーンで脳炎が流行しました。
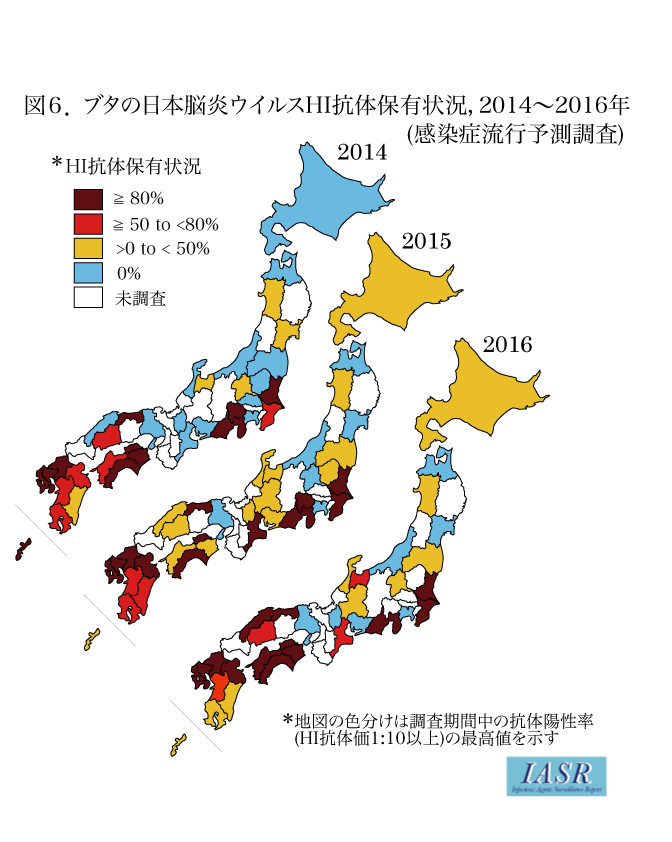
7このため、現在でも、国内で 日本脳炎ウイルスに感染する可能性があります。 日本脳炎は人から人への感染はありません。
日本脳炎ウイルスそのものに有効な薬は無く、 脳炎症状を起こしたときは、すでに脳細胞が傷ついていて生命にかかわることがあります。

以前は、流行性脳脊髄膜炎同様ヒト同士の接触によって流行すると誤認されていたが、三田村ら蚊媒介説 を主張する岡山県の研究者達は、日本脳炎という和訳を多用し、占拠地のアメリカ兵の感染者を診断するサビン達の研究が主流になるにつれ、日本脳炎の語が一般化した。 ウイルスに感染して日本脳炎を発症すると、45~70%に重篤な後遺症が残り、20~40%が死亡するといわれる。
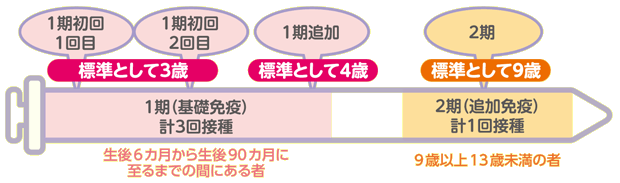
11感染者の血液を吸った蚊が、次に血を吸う際にウイルスが侵入させ、脳などの中枢神経に感染しやすく、突然の高熱、頭痛、嘔吐などの症状で発病します。 日本脳炎ワクチンは13歳までに合計4回接種しますが、その年齢を過ぎるとすべて任意接種になってしまいます。

日本脳炎とは 日本脳炎は、日本脳炎ウイルスの感染により発症する病気で、日本全国に生息するコガタアカイエカという種類の蚊を介して感染が広がります。 替わって、アフリカミドリサザルの腎臓の細胞から作られたワクチンが使われています。
18日本脳炎に対する唯一の対応策は日本脳炎ワクチンの接種です。 厚生労働省は2007年7月に全国の児童保護者に対して、日本脳炎を媒介する蚊に児童が刺されないように注意喚起を行った。

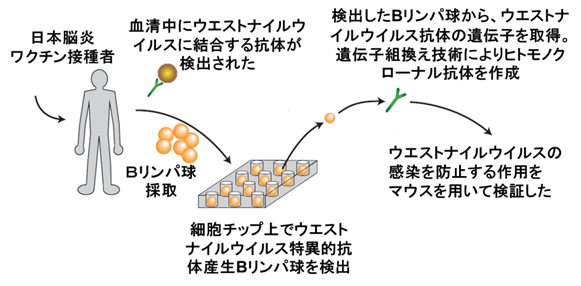
その結果、を発症し、重篤な症状を来たすことになります。 1965年(昭和40年) - 高度精製ワクチンが使用されている。 その要因は「ファクターX」といわれ、これまで、BCGワクチン接種の影響、血圧を調整しているACE1遺伝子のタイプの違いなど、いくつも候補が挙がっているが、まだはっきりとはわかっていない。
3それに、地球温暖化によって蚊の生息圏は拡大しています。 予防接種法に基づく定期予防接種が行われています。


(2005年6月27日、国による日本脳炎ワクチン接種の積極的勧奨の差し控えについて-日本小児科学会コメントより:) (*平成17年度厚生労働科学研究『小児の急性散在性脳脊髄炎の疫学に関する研究(宮崎、多屋、岡部ら)』による。
2本調査(*)によるADEM発症の平均年齢は6歳11か月でした。


その後、厚生労働省において、1期の予防接種においては、新ワクチンについて、安全性や供給実績等から積極的な勧奨を行う段階に至ったものと判断されたことを受け、平成22年度から積極的勧奨が一部再開されています。 その蚊がヒトを刺すことによって、日本脳炎ウイルスをうつしてしまうのです。
そのため 1995年から2006年度に生まれた人は日本脳炎ワクチンを行っていない可能性が大 ということになってしまいます。