骨髄異形成症候群:症状、原因、治療、予後
骨髄異形成症候群の頻度・性差・年齢 高齢者に多い病気で、発病率は70歳以上の人口10万人あたり1年間に15人といわれています。 1バイアル(100mg)が4万9,983円と非常に高価です。 60歳~70歳の患者に対する低強度前処置(reduced intensity conditioning:RIC)を用いたHLA一致同種移植の解析でも同様の結果が報告されている 4)。

骨髄異形成症候群の頻度・性差・年齢 高齢者に多い病気で、発病率は70歳以上の人口10万人あたり1年間に15人といわれています。 1バイアル(100mg)が4万9,983円と非常に高価です。 60歳~70歳の患者に対する低強度前処置(reduced intensity conditioning:RIC)を用いたHLA一致同種移植の解析でも同様の結果が報告されている 4)。
骨髄には、赤色骨髄と黄色骨髄の2種類があります。
一方、急性骨髄性白血病に移行しやすい場合の骨髄異形成症候群は予後が悪く、や化学療法などに準じた治療を行います。


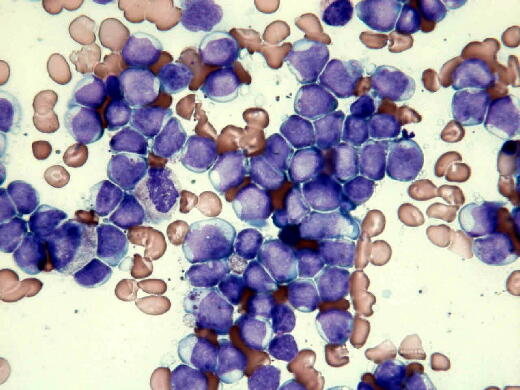
0%である 2)。 切除された組織のサンプルに対して、以下の検査が行われることがあります:• 未成熟細胞(芽球)の割合• 彼も、pake-pakeさんのお母様同様、骨髄移植という治療法がとれませんでした(心臓が弱いため)。 骨髄異形成症候群(MDS:myelodysplastic syndromes)は、3種類の血液細胞(赤血球、血小板、白血球)の大もとになる造血幹細胞に異常が起こった病気です。
19年齢を重ねるごとに細胞分化の回数も増えるため、骨髄系幹細胞の遺伝子に傷がつく確率も増す、ということが考えられるわけだが、それとともに、老化で遺伝子そのものが不安定になり、傷つきやすくなることもあるそうだ。


年齢や患者背景,ドナーなどの条件が許せば同種造血幹細胞移植()の積極的な適応が考慮される。 若年者では病気の進行に備えて造血幹細胞移植のためのドナー検索を行います。 黄色骨髄は、大部分が脂肪でできています。
これは、骨髄中の芽球の割合、染色体異常の種類、血球減少の種類の3項目を点数化したシステムです。 患者さんによっては、に参加することが治療に関する最良の選択肢となる場合もあります。


一方、急性骨髄性白血病に移行しやすい場合の骨髄異形成症候群は予後が悪く、や化学療法などに準じた治療を行います。 頑張ろうね。
18急性骨髄性白血病と区別するのが困難。 苦い薬の時は『頑張ったね』と言ってくれます。


異形成(異常な形の)細胞の数• 「異形成」とは 患者の血流中の血液細胞や、骨髄中の造血細胞を、顕微鏡で観察すると特徴的な形態異常を示します。
6さらに白血球や血小板に変化がみられる場合もある。

後発薬は1カプセル244円から317円と多少安価です。 両者の組み合わせによるランダム化比較試験でも有意な造血回復が得られたが,全生存割合(OS),無輸血生存割合は改善されなかった 3)。 高齢者に多く、抗がん薬治療も原因に 骨髄異形成症候群は、もともと高齢者の病気と言われてきた。
17治療 [ ] 軽症例では経過観察となり、基本的に対症療法が中心となる。 これに対し、再生不良性貧血は造血幹細胞そのものが減っており、骨髄の中で造血細胞が減少しています。

といいますのも、「国立がんセンター」では、骨髄移植に代わる『ミニ移植』という治療法を施しており、現在のところでは一番症例も多いからです。 placebo in myelodysplastic syndromes. 芽球増加を伴う不応性貧血 RAEB• 輸血療法 輸血()は、疾患や治療によって破壊された血液を補充するために、、などを投与する治療法です。
7総合病院に入院していたので、もっと大変な病気や、小さくても頑張っている子も見てきました。 骨髄には5〜9パーセントの芽球が含まれています 過剰な芽球を伴うMDS-2(MDS-EB2)• 不応性貧血(RA) 不応性好中球減少症(RN) 不応性血小板減少症(RT) RARS 赤芽球系の異形成のみ。